【文/觀察者網專欄作者 桂華】
按照政策規定,居民醫保繳納時間一般是前一年的9月1日至12月31日,次年才能夠享受醫療保險政策。年前12月份到年後1月份,我們去了3個省的4個縣調查,過程中關註到了農村醫保收取問題。恰好都到了醫保繳納快截止的時間,各地都在進行醫保催繳的最後沖刺。
一、農村醫保征繳變得比收農業稅還難?
令人意外的是,我們隨機走到的幾個鄉鎮和村,普遍反映醫保收繳難。南方某鎮12日23日統計的醫保繳納即時情況:
全鎮收繳任務基數為13.7萬人左右,實際完成情況是10萬人多一點,當日繳納6百多人,全鎮完成比例是73%。排名最高的村完成比例是95.8%,排名最低的村剛過60%。排名靠前的幾個村是有征地補償的集體存款,由集體代繳覆蓋一部份人口。
12日23日這一天,這個鎮28個村的新增繳納人數為0,占差不多四分之三的村,表明醫保收繳工作越到後邊是越難做。
另外一個北方某鎮,12月1日的鄉鎮工作推進表顯示:全鎮繳納基數約為5.1萬人,完成數是3.1萬人,完成比例為62.25%。其中,排名第一的村完成率是76%,最低的村是48.72%。
中部某鎮1月18日下發的「兩保一險」征繳任務進度表顯示:全鎮醫保收繳率為92.36%,排名第一的村為96.50%,排名最後的村為86.89%。這個鎮延長了收繳時限。
醫保收繳已經成為鄉村兩級下半年最終的工作常規,也是基層必須完成的中心工作。醫保繳納雖然遵循自願原則,但是各地市縣為了完成收繳擴面和確保基金總量,對鄉村核定任務指標,規定鄉村兩級必須要做到宣傳、動員和催繳。隨著農民主動繳納的積極性下降,市縣鄉三級分別采取了排名考核的工作辦法,縣對鄉鎮的收繳情況每周都會進行考核排名,鄉鎮進一步對村級工作進行考核排名。排名落後的鄉鎮要列入縣級督查約談問責。
調研期間,我們在中部某鎮政府的一樓座談,政府二樓召開全鎮醫保收繳階段性結賬大會,副書記主持,全鎮所有村書記參加,大會上對落後的村公開批評督促。
在南方某鎮,我們還觀摩了一次鎮村大會,也是有關醫保收取工作。鄉鎮要求排名最後的村書記在大會上做表態性發言,該村書記表示「盡量完成工作」,言語和態度不夠堅決,鄉鎮黨委經程式當場對其做出停職處理。這是一位村書記主任「一肩挑」的幹部,前面對其已經做出了書記職務停職處理,這次又因為醫保收取進一步停掉其村務職務。
早在2019年冬季,我們在安徽某地調研,當地村幹部已經反映醫保征繳是頭疼的工作。結合這幾年的情況來看,醫保收取的難度越來越大,並且在很多地方變成了共性問題。農民和基層幹部不由自主地將醫保收繳與農業稅費進行比較,基層幹部感嘆,2006年全面取消農業稅,過去是農業稅和「三提五統」收繳難,現在則變成了醫保收繳更難。在不考慮農民收入增加的情況下,按照380元的個人繳納標準,農民承擔的醫保繳納金額超過了過去的農業稅費負擔。一個家庭算下來,人口多的需要支付兩三千元。

二、為什麽農民繳納醫保的意願降低
顯然,居民醫保是一項福利性政策。按照國家標準,個人最低繳納380元,財政還會補貼640元,個人繳納與財政補貼最後形成的醫保基金,用於繳納人的醫療報銷支持。取之於民,用之於民,這是一項國家和地方政府投入巨大財政資金的惠民政策。
農民繳納醫保的意願降低,並不是說他們不歡迎惠民政策。實際上,幾乎所有農民最擔心的就是醫療支出,一人大病、全家受苦,降低疾病風險以及發生疾病之後的支出壓力,是所有農民最關心的急難愁盼。
鄉村幹部在收取醫保時,還會順帶承擔養老保險催繳工作。相對來說,養老保險比醫保收取要容易的多。以前面提到的南方某鎮為例,12日23日的醫保繳納率是73%,而養老保險收繳率情況是全鎮基數2.35萬人,完成繳納2.24萬人,完成率是95.55%。從收繳率和基層幹部的反饋來看,農民願意繳納養老保險卻不願意繳納醫療保險。
在城鄉居民醫療保險並軌前,農民參加合作醫療,最初是個人繳納10元,現在提升到每人每年380元。醫保繳納標準越來越高,帶來了農民直觀上的負擔加重,這是農民降低繳納意願的直接原因。
調查中,很多農民反映報銷比例低,用醫保在鄉鎮衛生院看門診的費用與自費到診所看病或是到藥房買藥,不僅不能省錢,甚至還更貴。這雖然是農民的直覺,但是這種直接感受很大程度上影響了農民的繳納決策。在具體繳納過程中,大部份農民很不情願,很多時候是對復雜醫療政策的無法知曉,甚至將在醫院看病時的負面感受,都轉化為向村幹部的抱怨和對政策的抵觸。
這種抱怨既影響了個人的選擇,也在群眾中相互影響,最終改變了群體性的認知:「醫保好處不大!交了也白交。」
這種客觀存在的社會認知只是一種表象解釋,醫保征繳難度增加,還需要深入到制度本身去反思。
三、制度上存在什麽問題?
接觸到一些群眾後,不少農民不願意繳納醫保,是抱著賭一把的心態。尤其是青壯年人,很多認為自己身體很好,不會生病,所以就不願意參保。前面調查的那個南方鄉鎮,很多村的繳納比例低,如果以家庭為單位來看,全家沒有交的卻很少,很多家庭是選擇給老人和小孩繳納,中間的青壯年人不繳納。農民繳納醫保,還是基於對自身情況的評估。
當前城鄉居民醫保采取市級統籌,基本醫療保險基金實行市(州)統收統支,基金按照「以收定支、收支平衡、略有結余」的原則進行管理。整個基金的運轉相當於,個人繳納與財政補貼兩部份構成了一個蛋糕總盤子,然後按照住院與門診、分級診療、市內與市外、不同病種等原則,對這個蛋糕進行年度性的分配。也就是說,這個蛋糕總盤子有多大,就決定了當地居民享受的醫保標準有多高。
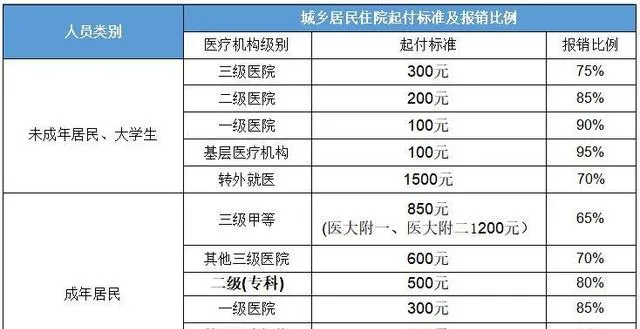
一般來說,東部地區的醫保水平較高。這是因為東部地區的地方政府有財力給予更高的財政補貼。如蘇州市2024年城鄉居民醫療保險繳納標準是普通居民每人540元,財政補助1150元。像蘇州這樣的東部經濟發達地區,一些村的集體收入高,個人繳納部份還會實施集體補貼。另外,一些村集體還會為村民提供一些附加的醫療保險,或是實施村內的大病補貼。東部地區的居民享受較高的醫療保障水平,包括報銷比例、保險範圍、起保線、基本報銷之後的二次報銷和大病救助等都比中西部地區的水平高。
廣大中西部地區,地方財力有限,只能按照最基本的標準維持醫保基金運轉。這就限制了農民在醫保政策上的獲得感。
一方面,從最初推行農村合作醫療至今,快有20年了。過去20年中,農村經歷了快速的城鎮化過程,農民的醫療觀念也經歷了「現代化」轉變。筆者的老家在河南信陽,距離武漢一兩百公裏,豫南地區的農民對於武漢很熟悉,很大程度上被武漢的醫療吸納。老家的很多鄉鎮,每天有固定的私家拼車跑武漢,淩晨出發,到武漢的同濟醫院或協和醫院是7點鐘之前,正好趕上醫院當日放號。下午兩三點再到醫院門口載著看完病的人返回。
當前,農民有越來越高的醫療期待。隨著醫療水準的提高,農民也越來越多地診斷出大病,並選擇進行大病治療。縣一級的醫療不能滿足群眾的期待,很多人就選到了大城市的三甲醫院。
高水平的醫療需求,以及醫療收費本身的提高,使得整個社會的醫療支出增加。這最終帶來了醫療基金支出壓力增加,也最終轉變為個人醫保繳納標準的快速提高,以及財政預算的更快增加。
這是整個制度問題。如果具體到市級內部來看,中西部地區還存在另外兩個問題:
第一是人口結構的變化。現在外出農民可以在居住地繳納醫保,中西部地區農村青壯年人口大規模流出,使得醫保繳納的人口基數減少。中西部地區整體呈現空心化和留守化趨勢,由兒童或老年人構成的留守群體,發生醫療支出的概率更大。
醫保基金作為一個蛋糕盤子,在中西部地區市域範圍內,低疾病發生率的青壯年群體流出,高疾病發生率的群體卻占比越來越大,平均起來,就構成了醫保基金支出壓力增加。在基金收入趕不上支出增加時,最終變成了醫保支付標準的降低。這傳導到個體身上,就變成了農民只願意為家庭中的老人和兒童繳納,青壯年卻願意「賭一賭」。
第二是醫保制度的異化。個人繳納、財政補貼,這一在市級統籌的醫保政策,本質是一種一定範圍內的社會「合作」制度:即全市居民合作出資,為可能發生在每個人身上的疾病風險買單。制定中存在著一種權利與義務的平等設計:每個人是否生病都是未知的,每個人都不能單獨承擔重大疾病,每個人要為這種未知支付費用,最終用於對真正生病的少數人群的支付。
回到制度本身來看,首先,醫保制度不是消除疾病,而是降低一定社會群眾中由疾病帶來的風險。這是一個有成本的制度,要麽是政府出錢,要麽是每個人出錢。所以,這種保險所提供的救濟也是有底線的。當前的醫保制度設計,重點是針對大病,因為大病是每個人更不能承受的風險。這使得所有疾病都不可能得到無限的救治,因為社會承擔不了這個成本。
其次,醫保制度應當是對每個人都公平的。作為一種「合作」制度能夠維持下去,是因為每個人都不知道自身的風險性。假設所有人發生疾病的概率是一樣的,那麽,繳納政策也應當是一樣的,以及最後的報銷政策也應當是一樣。
村幹部向群眾宣傳醫保政策
然而,在實際操作中,很多地方的醫保政策出現了兩個「異化」:第一是被低保政策捆綁,第二是被扶貧政策捆綁。
過去十多年,我們持續關註低保政策的變化。經過多輪整治,農村「關系保」等現象減少了很多,低保評定程式越來越嚴格。但是,很多地區卻出現了大量的「單人保」。按照一些情況估計,有些地區農村「單人保」占到享受低保人數的70%以上。
低保就國家提供的最低生活保障,為低於一定收入線的家庭進行收入補償。低保是按戶評定的。實踐中,絕大部份的「單人保」是家庭正常、不符合低保評定標準,卻出現家庭成員生大病的情況。很多地方對低保戶或「低保人」實施特殊的醫療保險政策,納入低保後享受的報銷比例比普通農戶高很多,甚至達到了基本免費醫療的標準。這就使得很多家庭申請低保政策,不是為了獲得低保補助金,而是要享受特殊的醫療政策。這種情況在中西部地區比較普遍。
第二個是被扶貧政策繫結。很多地方出台醫療扶貧政策,不僅對貧困戶實施醫保金免繳政策,或是對降低繳納比例,而且極大地提高報銷比例,讓貧困戶的報銷比例達到90%甚至以上。2020年脫貧攻堅全面結束之後,很多地方還在延續這個政策。地方在後扶貧評估檢查和「第三方」評估中,將脫貧戶是否享受特殊醫療政策作為重點檢查物件。地方政府為了透過檢查,持續對這部份農戶實施特殊政策。
包括醫保在內的各項政策設計的十分復雜,農民雖然不能搞懂這些政策細節,但是在心裏卻有一桿公平秤:為什麽鄰居與自家的條件差不多,卻透過低保或扶貧政策而享受完全不同的報銷政策?這種公平感的失去,也降低了普通農民對醫保政策的信任。
更關鍵的是,無論低保還是扶貧,都是醫保之外的單獨設計政策。當有關部門要求醫保基金給予低保戶或納入扶貧物件的這部份特殊群眾幾乎免費的醫療政策時,最終就變成了醫保基金在特定群體上的支出過多。在這些特殊政策下,基層幹部反映,有些納入脫貧的農民,「時不時到衛生院輸液」。
調查中看到某地2022年醫療扶貧政策實施情況:全縣脫貧人口100%參保,1-9月份特殊人群住院三千多人次,醫保支出超過1500多萬,報銷比例平均81%,醫療救助三千七百多人,支付資金200多萬,辦理慢特性病證五千多人,醫保結算兩萬多人,醫保支出450多萬。占人口比例少數的特殊群體,支出了全縣相當比例的醫保基金。
由於低保和扶貧采取的是「一個不落」政策。這意味著凡是納入低保或扶貧,就自動享受特殊的醫保政策,使得醫保政策在部份群體那裏變成了全責保險。
站在全市統籌的角度看,由於醫保基金是每個人合作積累出來的,將醫保政策與低保或扶貧捆綁,使得醫保基金不可承受,一些地區就出現了基金透支。在市級以內,基金的總量是固定的,對一個群體采取特殊政策,就會平攤為其他大多數居民享受報銷比例的降低。這樣的總體的「調配」,會讓農民與身邊的特殊群體作比較,形成了相對剝奪感。
站在醫保制度設定來看,將醫保政策與低保政策和扶貧打通的做法,也不符合居民醫療「合作」的本質。醫療合作是一項眾人合作起來抗風險的社會性制度,采取自願性的定額繳納,無關身份和收入,個人繳納後財政再給與補貼,嚴格說來這不是二次分配,也更不是三次分配。
最近幾年,醫保制度的異化客觀上造成了占全市全縣人口絕大多數的普通居民享受報銷標準降低,帶來醫保基金虧空,沖擊了醫保制度本身,並最終變成了普通居民繳納意願的降低。
四、制度上怎麽辦?
從基層來看,農民繳納醫保意願降低的情況客觀存在,並且還呈現擴大化的趨勢。一項惠民政策變成受惠物件都不接受,這顯然不是透過加強收繳力度和收繳方式所能解決的。
從農民的角度看,他們雖然有降低醫療成本的迫切需求,但是,他們存在不願意繳納醫保的合理邏輯:這就是,醫保制度在農民看來,並沒有解決他們的需求。
站在國家角度看,比個人繳納醫保金增幅更大的是財政補貼的支付的增加。這些構成了各級財政的巨大支出。
也就是說,國家和個人都花了大錢,最終社會卻不滿意。
首先,這是整個醫療體系的問題。這所涉及的復雜醫療制度和醫療成本問題,不是這裏能夠討論清楚的。
其次,從眼前看和基層看,有必要直接解決的問題就是,扭轉醫保制度在實踐中的異化:不要將醫保與低保、扶貧或其他任何工作捆綁。醫保就是醫保,醫保要解決的是所有群眾的醫療保險問題,醫保有其自身的制度設計邏輯。
當醫保被低保和扶貧捆綁之後,醫保就變成了整個社會兜底中的兜底政策。然而,社會總是存在各種不確定性,這些無法消除的不確定性變成了各種風險和各種特殊。試圖將所有的不確定性和風險都堆砌到一個制度上,讓一個制度去兜全部的底,最後這個制度也會被拖垮。
現代社會社會執行存在各種條線性的社會制度,將制度專業化、專門化,是現代治理能力提升的表現。一些部門過度強調統籌統合,手伸的長,將本部門工作轉嫁到其他部門上,將其他門類的政策都統合起來使用,最後就會讓各種制度喪失了專業性。這既使得制度本身不可持續,也降低了整體治理能力。
扶貧部門和民政部門沒有必要將業務傳遞到醫療部門,只有讓每個部門都管好本部門的事情,才能夠讓制度有序執行。用其他部門的資源來慷本部門之慨,不合理也不科學。
因此,解決當前醫保收繳難得問題,第一步要做和能夠做的工作就是為醫保制度解綁:醫保沒有能力對所有社會風險進行兜底,讓醫保回歸其合作抵抗醫療風險這一制度定位本身,讓所有群眾都公平享受政策,才能夠推進社會整體風險的降低。
本文系觀察者網獨家稿件,文章內容純屬作者個人觀點,不代表平台觀點,未經授權,不得轉載,否則將追究法律責任。關註觀察者網微信guanchacn,每日閱讀趣味文章。












