鄭琳最深的記憶留在2012年,上一個龍年。她在廣東東北部某貧困縣做了20年產科醫生,當時,每月她們要接待上千名產婦,「產科和菜市場一樣,病人一個接一個來。」
龍歷2024年,產科卻經歷著漫長的關停潮。2023年,浙江嘉興、廣州、廣西來賓、江蘇新沂等地醫院均有產科陸續關停。今年以來,廣州中醫藥大學金沙洲醫院、浙江省江山市中醫院和贛州市第五人民醫院等多家醫院關停產科服務。
從產科爆滿到關停的十二年間,全面二孩和三孩政策相繼落地,但是全國出生人口數量卻少了700多萬人[1]。上海市第一婦嬰保健院教授、從業三十多年的產科醫生段濤在微博呼籲:「救救產科!」
產科滑坡的洪流裏,最先感到疼痛的是像鄭琳一樣的基層產科醫護。十年期間,作為副主任醫師的鄭琳每月少了4000-5000元的薪金,「有條件的都在跳槽,而我們這些上了年紀學歷又不高的人,只能在這小地方為了家庭將就。」
產科猶如一塊海綿,生育率的漲跌影響著海綿的吸水量,而海綿本身也存在著構造問題。現在,這些在海綿孔隙中被擠壓的產科醫護如何適從?產科滑坡影響到的基層就診問題該如何解決?在必須存在和難以為繼之間,產科會走向何方?
跌落的產科
2015年,孫子涵從助產專業畢業,進入山東一家二甲醫院工作。次年,全面二胎政策落地。孫子涵覺得自己碰上了好時機,「我們全班就業率很高,50個人得有45個都在醫院上班。」
孫子涵所在的產科病房只有一層樓,走廊上至少要用屏風隔出5個加床。即使如此,依舊有產婦住不上病房。她在四張產床之間輪轉,有時候一晚上要助產十三四位產婦,「每天都在幹活,那時候累出了一身病,甲亢、腰疼、房顫的都有。」

孫子涵夜班要給剖宮產病人打的針。受訪者供圖
然而八年過去,孫子涵所在產科的分娩量在變少。從2020年一晚上三四個,到現在一整晚都沒人生產,三人間和四人間的病房常常只住著一位產婦。
同樣在減少的是薪金。孫子涵的薪金是1800元底薪加績效,剛進醫院時績效按照實際工作量的50%結算,現在全發和當時發一半到手的錢相差無幾。而她所在產科的薪金已經連續幾年全院倒數,基本和後勤部門持平。
產科難以為繼,科室合並是關停之外的唯一選擇。孫子涵覺得沒底,同事們都還在正常上班,但心裏想起來會害怕,「醫院天天和我們主任談話,應該是商量誰出去之類的,我就怕自己出去了。」
2022年,孫子涵所在醫院的婦、產科護理人員合並。產科病區被重新劃分,副主任辦公室改成了五官科暗室,辦公室內的紅木椅子、茶幾都被搬進產房用了,孫子涵覺得有一種「割地賠款的感覺」。
產科調走的兩個助產士分別去了消化科和五官科。調崗之後需要培訓,相當於護理的輪轉科室。孫子涵推測,是因為學歷低的原因,「哪裏有需要就往哪裏搬。院領導說了,助產士就是個護理崗。」
孫子涵說,大家出去之前心理上接受不了,還是都想回來。一是原先的業務做熟練了,二是去了別的科室就得重新建立人際關系。
令她有些驚訝的是,調走的兩個助產士都是「產科的中流砥柱」,年輕的90後,負責頂夜班。「去別的科適應也快,能趕緊給人家頂班,省得培訓。」產科主任因為科室收入墊底,不好意思去找院裏要人。
與孫子涵一樣,王艷同樣經歷了科室合並的焦慮。她是安徽某三線城市三甲醫院的產科醫生,從入院輪轉到主治醫師,她拿到手的績效和入職第一月持平。
今年三月,王艷科室的主任在早會時說,「極有可能將產科改成婦科病區」。醫院早早公布了四月其他病區人員分組,卻遲遲沒有下發婦產科人員分組。
王艷在社交平台上發了兩篇「產科醫生何去何從」的貼文,她不知道自己能幹什麽,「那婦科也不想要你,因為他覺得你啥也不會,你過去還要重新學一段時間。」
剛開始輪轉選科,她和周圍同事選擇了產科,覺得代表新生和希望,自己能從中獲得成就感。現在,同事在日常交流中會透露轉行的想法。但是生育率下降、基層人口流出是趨勢,護產相關行業下行,轉行並不容易。
孫子涵當初選擇助產專業,是覺得產科工作穩定。填誌願時,孫子涵本來想報普通的護理專業。幹接生婆的奶奶覺得學助產好,相當於學了一門手藝,出來能找工作。
現在孫子涵所在產科的醫護人員已經少到極致,一個人請病假,科室就轉不動了。
「賠錢」的科室
「大家最不看好產科,因為不掙錢。」鄭琳在產科門診工作期間,身邊同事陸續跳槽到上級醫院或婦科等其他科室。
林遠琴在廣東東部某地級市的區婦幼保健院工作了20年。她認為產科風險大,有時產婦會出現危重情況,但與外科、內科的搶救手術相比,產科手術實際收入並不高。並且家屬很難接受生產時出現意外,「大家覺得產科是個高高興興的地方,都想著一個人來,兩個人回去。」一些無法理解的家屬會來醫院鬧,醫院為了息事寧人只能向家屬賠錢。
產科源於接生手藝,在現代醫學尚未形成之前,原始的產科便已成型。「接生」強調嬰兒的出生,而「產科」則更關註分娩時母子安全。新中國成立前,中國孕產婦死亡率高達1500/10萬[2]。2015年後,中國孕產婦死亡率一直控制在20/10萬以內,2022年,孕產婦死亡率為15.7/10萬[3]。
產科發展正是為了保障婦女生育健康,但是收費標準卻成為遺留的歷史問題。段濤在「救救產科」的微博文章中指出,產科門診和住院收費都很低,因為最早是按照鄉下接生婆的標準定價。同時,執行成本高和風險大讓開產科成為「不劃算」的事情。
以浙江省基本醫療服務(2024)規定的省級統一價格為例,順產價格為900元至1452元,剖宮產價格為1488元至3341元[4]。剖宮產作為產科的主要手術,是重要收入來源,但其實際收入並不可觀。
王艷說,一台剖宮產產科收到的只有幾百塊錢。比如生產打麻醉花了三千元,但是和產科沒有關系。而且剖宮產的手術率不能太高,一般情況下,王艷還是會鼓勵產婦自然分娩。
產科對人員數量的需求卻並不低。鄭琳所在產科一般要兩個醫生、兩個護士和兩個助產士同時在崗,而其他科室只需要一個醫生和一個護士。
收費低但人力多讓產科成為醫院的「賠錢」科室,並逐漸走向邊緣化。在王艷的印象裏,產科沒法引入先進技術,陷入止步不前的死迴圈。「領導看你們科年年賠錢,月月賠錢,能再給你撥錢幹這個幹那個嗎?」
產科的系統性困境還來源於外部的考核制度,「國考」被段濤稱為壓死產科的最後一根稻草。
「國考」是全國三級公立醫院績效考核的簡稱,從2019年開始全面實行。根據【國家三級公立醫院績效考核操作手冊(2024版)】,國考評分由「醫療質素」「營運效率」「持續發展」「滿意度」4個一級指標、「功能定位」等14個二級指標和「55+1」個三級指標組成[5]。其中,CMI指數(Customer Medicine Information,病例組合指數)和四級手術是國考的重要標準,代表了醫院收治疑難危重疾病的情況,體現了三級醫院的醫療技術水平。
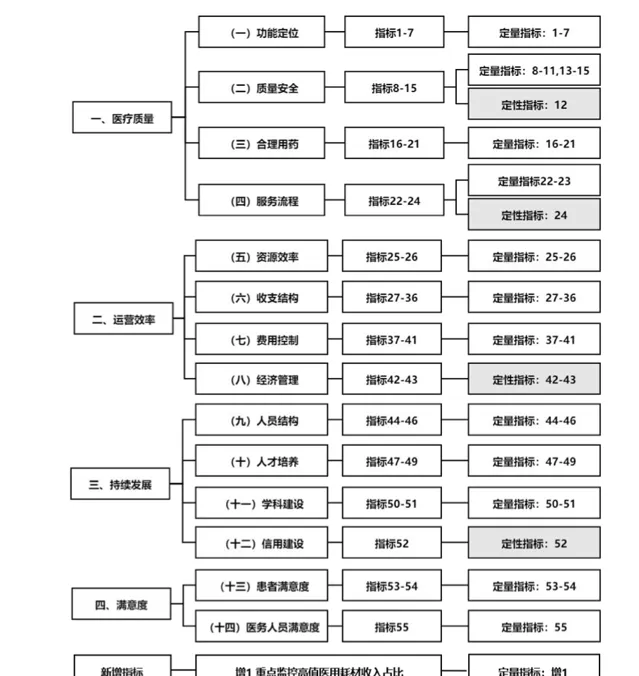
三級公立醫院績效考核指標。圖源:【國家三級公立醫院績效考核操作手冊(2024版)】
「國考」成績和財政補貼、績效薪金、醫保基金相關,產科卻在「國考」中非常吃虧。【華西醫學】2019年釋出的一項研究調研了某所大型三級甲等綜合醫院,其中婦產科的CMI得分與兒科、眼科並列倒數第一,三四級手術占比在所有科室中墊底[6]。
範玲是原首都醫科大學附屬北京婦產醫院圍產醫學部主任,她認為追求的是透過做好孕產期保健,預防、預測、早期發現一些問題,使產婦們都能安全順利地分娩。所以產科是立足於保健服務,而不是要治療更多的危重癥,這點上可能跟其它有些科室不同。
當然,產科也有很多突發的危險情況,「當我們及時發現辨識出異常,果斷處理,在極短的時間內使患者轉危為安,或者從死神中搶救回來,我們也會感到自豪和欣慰。」「我很喜歡搶救,但是絕不能制造搶救」,這是她常跟同事說的話。
與此同時,產科收費還受到醫保支付方式影響。以前大部份醫院產科實施單病種付費制度,即根據相對獨立單一的疾病進行費用核算,由此制定醫保基金向醫院的付費標準。2018年逐漸推廣DRG改革,醫保基金綜合考慮患者年齡、性別、住院天數、合並癥等各類情況,將臨床過程相近、費用消耗相似的病例分到同一個DRG病組,並透過大數據測算每一組別的付費標準。
單病種付費和DRG付費的初衷都是激勵醫療機構規範診療,DRG改革的病組付費標準更加精細化。但在現實情況中,醫保支付方式改革並未改善產科收入問題。
林遠琴認為,單病種付費和DRG付費的關鍵都在於醫保,病人根據固定的病種組別報銷醫保,醫院再和醫保基金結賬,「重點是已經給病人報銷的那部份我們能不能從醫保那拿回來,有時候拿不回來,醫院就是虧了這部份錢。」比如順產和剖宮產都有相應分值,一個病種醫院能拿到的錢都是固定的,但是止血等多用的藥物就沒有算在範疇裏。
有些醫院會將DRG壓力分散到科室和醫護個人身上。王艷所在醫院從去年年初實施DRG改革,科室會根據上一個季度同一個地區所有剖宮產手術的平均費用進行結算。比如整個市剖宮產平均花費5000元,超過了5000元的部份就得產科自己掏,「我們只要收到稍微重癥一點的病人,全部都是賠錢。」
滑坡前的暗流
早在產科在城市中的關停潮被看見前,產科的第一波滑坡早已在基層鄉鎮發生。根據【中國衛生健康統計年鑒(2022)】,2017-2021年間,鄉鎮衛生院婦產科門急診人次數下降了約1500萬[7]。
鄭琳所在縣城一共有24個鎮,以前大部份都有接生服務,現在只剩下三個醫院保留了產科,「生的人不多,還必須要有人守著,不夠開支。」
範玲認為,基層產科最先面臨生育率下跌的沖擊,甚至無法像綜合性醫院那樣提供醫護轉崗的過渡機會,只能直接關停分娩服務。並且產科接觸的病人越少,經驗越貧瘠,生育風險就越大,醫院往往選擇關停產科以降低出事概率。
但一項社會必需服務的暫停,影響的不僅僅是產科醫護的分流和失業。
範玲觀察到,基層關停產科後,許多孕婦沒有地方產檢或者距離醫院特別遠,就幹脆不按照規範進行孕期檢查。除非特別難受的時候,產婦才來醫院,但這時可能已經發生了比較嚴重的並行癥。
她提到,產科病源的平衡問題需要依靠分級診療制度。分級診療旨在根據不同地區和不同醫院的等級,合理利用現有資源。「國家應該以市或縣為單位調整產科布局。小一點的地區醫院我們就只做產檢,不做分娩,大一點的醫院就接收正常的分娩,再大的醫院可能就要接收所有有問題或有並行癥的產婦分娩。」
其實,分級診療已經推行多年。2009年,中共中央、國務院出台的【關於深化醫藥衛生體制改革的意見】( 即「新醫改」方案) 提出了「社區首診、分級醫療和雙向轉診」的目標。
2017年,國家衛生計生委釋出【孕產婦妊娠風險評估與管理工作規範】(以下簡稱【規範】)。【規範】根據妊娠風險評估,將產婦分成「綠(低風險)、黃(一般風險)、橙(較高風險)、紅(高風險)、紫(傳染病)」五種顏色類別,並根據分級情況對產婦進行分級管理。
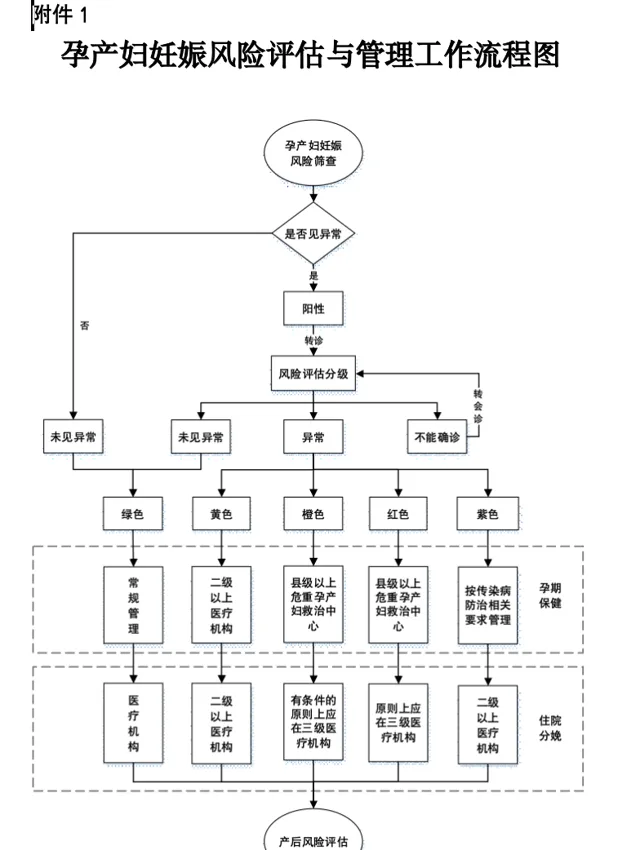
孕產婦妊娠風險評估與管理工作流程圖。圖源:國家衛生計生委【孕產婦妊娠風險評估與管理工作規範】
段濤在其公眾號「段濤日記」中則提出,分級診療在理論上是一種很好的制度安排,但是產科並不適合做分級診療。首先,產科的化驗檢查、孕期咨詢和手術操作較為復雜,且孕婦需要住院生產,社區無法配備相應技術和專業人士。其次,產科病情變化快且產婦需要持續照顧,頻繁轉診容易將「分級診療」變成「分段診療」,增加漏診風險。
現實情況中,「基層首診,急慢分治」的就醫觀念並未被廣泛認可。
孫子涵覺得,基層產科在患者眼裏不受待見。疫情時期,由於地區管制,部份建檔在市三級醫院的產婦只能來下級醫院生產,「其實治療方法都一樣,但產婦可能很不高興。說話也不搭理你,也不配合治療。」
袁媛在2023年初生育一胎,同時也是深圳某區婦幼保健院的護士。她認為隨著醫保政策對生育支持力度加大,現在產婦一般會盡可能選擇好醫院、好醫生和好環境。北京某重點三甲醫院的護理人員則向記者反映,今年三月的產科依舊是一床難求,「很多人找黃牛掛號都不一定能建檔。」
產科未來向何方?
拓展服務鏈成為產科當前的自救方式之一。鄭琳和王艷所在醫院正在發展家庭化產房,透過完善生產環境、提升生產體驗來增加科室營收。林遠琴所在產科開始拓展不生不育、產前診斷等亞專科專案。
3月27日,國家衛健委釋出【國家衛生健康委辦公廳關於加強助產服務管理的通知】(以下簡稱【通知】),強調助產服務的公益內容。【通知】強調強化助產服務規劃布局,公立醫療機構擬關停產科要廣泛征求建檔孕產婦意見, 人口30萬以上的縣(市、區)原則上至少有2家公立醫療機構能夠開展助產服務,人口30萬以下的縣(市、區)原則上至少有1家公立醫療機構能夠開展助產服務。縣級衛生健康行政部門必須向社會主動公布助產機構名單,方便群眾有序就醫。
在產科發展方面,【通知】強調要開展生育友好醫院建設,提供以產婦為中心的人性化分娩服務,積極開展鎮痛分娩服務,有條件的醫療機構可開展家屬陪伴分娩,促進安全舒適分娩。同時,努力使綜合性醫院產科醫師的薪酬水平不低於醫院醫師薪酬平均水平,禁止醫院向產科和產科醫務人員下達創收指標,其薪酬不得與藥品、衛生材料等業務收入掛鉤。
範玲非常支持產科「公益內容」的定位,「不管是哪一級醫院,都需要配備能保證產科正常運轉的人員,這是必需的。」在工作中,她發現一些醫院會在績效考核和獎金分配上給予產科一定優惠,比如降低產科的績效考核標準,或提高夜班費等。
疫情時期,王艷所在醫院的一些科室選擇關停門診,而產科每天必須有3至5位醫生、護士和助產士在班。「很多科室可以直接關門,可以不收病人,但我們科不能這樣。」
但是範玲認為,目前的這些政策不足以穩定產科,除了生育保險外,實質性的扶持措施並不多。華東地區某地級市區級衛健局婦幼健康科科長告訴記者:「產科雖然是公益性的,但需要靠自己創收才能維持人員的正常薪金。」
此外,國家補貼直接撥放醫院,而非專門針對產科。範玲觀察到,部份醫院在執行政策時並沒有做出實質改變,導致補貼存在「水分」。衛生部門檢查時,通常會詢問醫院對產科的傾斜政策是什麽。在這種情況下,一些醫院也可能需要編造一些院級政策來應對檢查。
而就生育保險的運用而言,「目前生育保險金額從最初的兩三千提升到五六千元。如果產婦順產過程中的實際花費沒有達到保險金額,那麽剩余資金就形成了產科結余,相當於為國家節省了生育保險的費用。這部份資金理應返還給醫院,而醫院應當將這些資金再投入到產科中,以支持其運作和發展」,範玲說。
產科的未來還受困於失衡的人才結構。
產科從分科開始便不受青睞。王艷經歷了醫院的婦產分科,當時12個主任,有七八個選擇留在婦科,因為婦科手術多績效高。王艷進院5年,便成為了產科的主力軍。
「等老一屆產科主任退休後,產科就沒有特別有資質的大主任。再加上我們空床率一直都蠻高的,醫院就覺得該讓婦科人來當主任。」讓婦科醫護來做大主任,意味著產科與婦科合並,像王艷一樣的產科醫護將被重新調配。
孫子涵也有相同的憂慮。自從生育率下降後,產科就沒有再進過新人,現在最小的護士是96年出生的。等資質較老的產科醫生退休後,產科科室歷奇本只剩下90後。她擔心病人會因此不選擇自己醫院的產科,都去綜合醫院了。
此外,通宵在崗和白夜倒班是產科醫護的日常,缺少人手更加劇了工作強度。孫子涵自工作第二年得了甲亢,周圍不少同事也因為熬夜熬出了慢性病,「有心臟不舒服的、甲狀腺不舒服的、腰不好的。」
孫子涵的一位同事因為腰疼去上級醫院看病,醫院和她說「再不回來上班就辭退你」,同事被嚇回來,一邊治療一邊上班。

孫子涵和同事淩晨依舊在收病號,白板上是病人資訊一覽表。受訪者供圖
範玲認為,人才流失是產科一個無法完全解決的問題。部份完成高等教育的年輕醫生,即使是擁有博士學位的專業人士,發現產科領域的就業前景並不樂觀,會選擇離開臨床工作,轉而從事醫療銷售等相關行業。
與此同時,產科的新人引進也成為一大問題。
劉夢婷今年28歲,剛從西南地區某醫科大學的臨床醫學專業畢業。自去年七月結束在一家三甲醫院婦產科的規培後,她一直處於在家待業狀態,投了十幾家公立醫院的招聘,回應寥寥無幾。
據劉夢婷了解,今年婦產崗位相比於去年少了一半左右。她規培時期的同事有些入職了家鄉偏遠地區的公立醫院,有些去往婦幼保健院,因為之前綜合醫院所在的產科已經關停。
助產士是產科人才隊伍的重要組成部份。徐鑫芬是浙江大學醫學院附屬婦產科醫院護理部主任、中國婦幼保健協會助產士分會主任委員,她說:「中國目前助產士人數不多,質素不高,教育不完善。我們國家關於如何培養專業的、有勝任力的、達到國際先進水平的助產人才隊伍顯得無從著力。」
去年,徐鑫芬發現因為學生選擇助產專業意願下降,很多院校開始停招助產本科。山東某護理職業學院的一名教師一直積極推動助產本科的發展,去年退休時含著眼淚和徐鑫芬說:「這個助產專業是在我手裏心心念念地建立起來的,建起來也沒有幾年,好像一個新生兒剛剛學會走路就夭折了。」
雖然有大批冗余的產科醫護,但中國專業化的產科人才隊伍卻不足。徐鑫芬以助產士為例,已開發國家生育期年齡女性跟助產士之比是1000:1,中國是4000:1。「如果認為分娩時的護士才是助產士,那麽生育率下降,助產士就多出來了。如果認為助產士分管生育期婦女性生殖健康、孕產婦青少年兒童新生兒的健康,那助產士完全是不夠的。」
徐鑫芬認為,中國沒有獨立的助產專業教育體系,只要獲得護士資格,或碰巧分到產房並經過短期培訓,就能取得母嬰保健技術考核合格證,自動成為助產士。與國際助產專業工作所需要的知識技能和職業範圍相比,中國助產士透過普通護理考試進行職稱晉升,並不能體現助產士的專業能力。
「我們助產士和婦女在一起,透過捍衛婦女的選擇權和傾吐她們的聲音來優先重視和尊重她們的價值觀。在工作中,我們始終陪伴婦女,使她們的生殖健康體驗盡可能是積極的。」徐鑫芬表示,產科不只與生育相關,更體現了對女性健康水平的醫療保障。
範玲認為,產科的穩定性和發展未來,對於國家的人口狀況至關重要。如果產科不穩定,即使生育率提高,也可能帶來更多的孕產期風險和問題。「只有透過國家層面的強制政策和對產科的特別支持,明確規定公立醫院不允許關閉產科,並強調產科的服務性質和公益性質,產科才能夠繼續發展。」
(為保護受訪者私密,文中人物除範玲、徐鑫芬外,均為化名)
-----
「解困」,澎湃人物新設欄口,專註解困式報道,真問題,求解法。
參考資料:
[1]中國國家統計局(https://www.stats.gov.cn):中華人民共和國2012年國民經濟和社會發展統計公報、中華人民共和國2023年國民經濟和社會發展統計公報
[2]國家衛健委:中國婦幼健康事業發展報告(2019).http://www.nhc.gov.cn/fys/ptpxw/201905/bbd8e2134a7e47958c5c9ef032e1dfa2.shtml
[3]國家統計局:中國婦女發展綱要(2011-2020年).https://www.stats.gov.cn/sj/zxfb/202302/t20230203_1898973.html
[4]浙江省醫療保障局:浙江省基本醫療保險醫療服務專案目錄(2024年)http://ybj.zj.gov.cn/art/2023/1/10/art_1229225636_5052263.html
[5]國家衛健委:國家衛生健康委辦公廳關於印發國家三級公立醫院績效考核操作手冊(2024版)的通知http://www.nhc.gov.cn/yzygj/s3594q/202403/94a97921a9b043e8b8e3315aed9f1627.shtml
[6]田偉,譚玲,王波.基於綜合評價模型的某醫院臨床科室營運狀況評價[J].華西醫學,2019,34(12):1374-1378.
[7]中國政府網:2022中國衛生健康統計年鑒 http://zs.kaipuyun.cn/s?token=9404&siteCode=N000001752&searchWord=中國衛生健康統計年鑒&button=











